Jak Rozpoznać i Leczyć Hemoroidy Wewnętrzne?
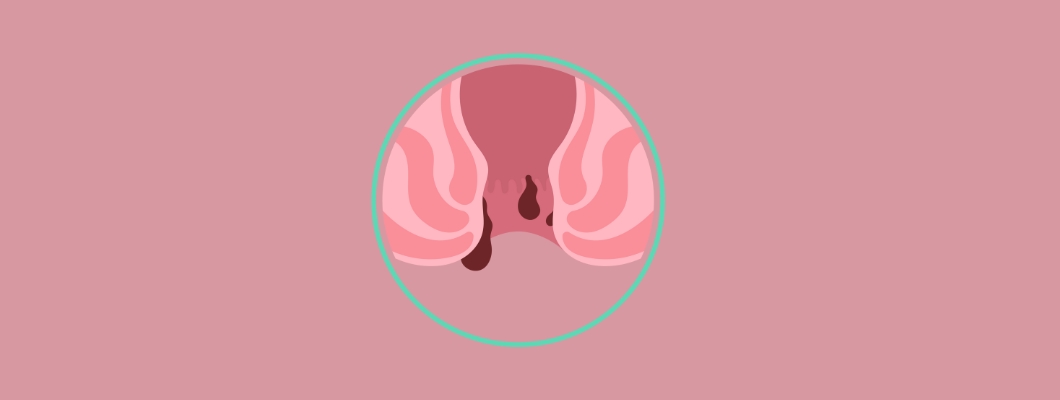
Hemoroidy wewnętrzne to jeden z tych tematów, o których rzadko się mówi otwarcie, zwykle ze względu na dyskomfort związany z ich umiejscowieniem i objawami.
Wiele osób żyje z hemoroidami wewnętrznymi przez długi czas, nie zdając sobie sprawy, co dokładnie je powoduje lub jak sobie z nimi radzić. Często są mylone z innymi schorzeniami, a czasami nawet ignorowane, dopóki nie spowodują poważnego dyskomfortu lub poważnych powikłań.
W tym artykule przyjrzymy się, czym są hemoroidy wewnętrzne, co je powoduje, jakie są ich objawy, jak długo trwają i jak je leczyć.
Spis Zawartości
1. Czym są Hemoroidy Wewnętrzne?
Hemoroidy wewnętrzne są częścią naturalnej anatomii ludzkiego ciała. Każdy ma poduszeczki hemoroidalne - struktury składające się z tkanki łącznej, naczyń krwionośnych i mięśni gładkich zlokalizowane w okolicy odbytu.
Problemy pojawiają się, gdy te poduszki powiększają się i zaczynają powodować dyskomfort. To powiększenie może być związane ze zwiększonym ciśnieniem w odbycie, utratą elastyczności tkanek lub osłabieniem mięśni podtrzymujących.
W przeciwieństwie do Hemoroidów Zewnętrznych, hemoroidy wewnętrzne nie znajdują się pod skórą wokół odbytu, ale głębiej pod wyściółką odbytu. Na wczesnym etapie zwykle nie powodują bólu, ponieważ w tym obszarze znajduje się mniej zakończeń nerwowych.
Hemoroidy wewnętrzne nie zawsze rozwijają się liniowo – mogą przez długi czas utrzymywać się w łagodnym stadium, a potem nagle stać się poważniejsze, na przykład po wysiłku fizycznym, chorobie lub nagłej zmianie diety.
2. Przyczyny Hemoroidów Wewnętrznych
Przyczyny hemoroidów wewnętrznych nie są takie same u każdej osoby. Rolę odgrywają zarówno czynniki fizyczne, jak i genetyczne.
Oto niektóre czynniki, które prowadzą do pojawienia się hemoroidów wewnętrznych:
Dziedziczność
Niektórzy ludzie rodzą się ze słabszymi ścianami żył lub słabszą tkanką łączną w okolicy odbytu.
Predyspozycje genetyczne zwiększają prawdopodobieństwo wystąpienia hemoroidów w młodym wieku.
Zaburzenia krążenia w miednicy

Długotrwałe siedzenie, zwłaszcza w pozycji nieruchomej, prowadzi do zastoju krwi w dolnych partiach ciała.
Stwarza to warunki do rozszerzenia się żył w odbycie i tworzenia się wewnętrznych hemoroidów.
Zmiany hormonalne
U kobiet, zwłaszcza w czasie ciąży lub menstruacji, zaburzenia hormonalne mogą powodować rozluźnienie ścian żył.
Zwiększa to ryzyko wystąpienia problemów z hemoroidami nawet w przypadku braku innych czynników.
Niska aktywność fizyczna
Siedzący tryb życia prowadzi do osłabienia mięśni brzucha i miednicy.
Utrudnia to wypróżnianie i zwiększa ciśnienie wewnętrzne.
Nieprawidłowa rutyna korzystania z toalety
Częste zatrzymywanie stolca z powodu braku czasu lub odpowiednich warunków może prowadzić do przewlekłych zaparć.
Powoduje to nawyk parcia podczas wypróżnień, co uszkadza żyły odbytnicze.

Stres i obciążenie psychiczne
Choć może się to wydawać zaskakujące, przewlekły stres wpływa na trawienie i perystaltykę.
Pod wpływem stresu organizm uwalnia hormony, które mogą zaburzyć normalne wypróżnienia i powodować skurcze, wzdęcia i zaparcia – czynniki pośrednie przyczyniające się do rozwoju hemoroidów.
Wiek
Wraz z wiekiem zmniejsza się elastyczność tkanek. Żyły rozszerzają się łatwiej i są bardziej podatne na nacisk.
Dlatego hemoroidy wewnętrzne występują częściej po 40 roku życia.
3. Jakie są objawy Hemoroidów Wewnętrznych?
Objawy hemoroidów wewnętrznych mogą się znacznie różnić w zależności od stadium choroby i indywidualnej wrażliwości osoby. Czasami są prawie niezauważalne, a innym razem powodują poważny dyskomfort.
1. Lekkie krwawienie podczas wypróżnień
Krwawienie jest najczęściej zauważanym objawem. Zazwyczaj na papierze toaletowym, w muszli klozetowej lub na powierzchni stolca widać kilka kropel jasnoczerwonej krwi.
Kolor krwi ma znaczenie – w przypadku hemoroidów wewnętrznych jest ona zawsze świeża, ponieważ pochodzi z powierzchniowych naczyń krwionośnych, znajdujących się w pobliżu końca odbytu.
Wiele osób boi się widoku krwi, ale hemoroidy rzadko powodują duże krwawienie. Jednak krwawienia nie należy ignorować, ponieważ może być ono również objawem innych schorzeń, takich jak szczelina odbytu lub nawet rak jelita grubego.
2. Świąd i podrażnienie okolicy odbytu
Schorzenie to jest spowodowane wydzielaniem śluzu lub niewielkim wyciekiem kału.
Błona śluzowa pokrywająca wewnętrzne hemoroidy może wydzielać wydzielinę, która podrażnia skórę wokół odbytu, zwłaszcza podczas długiego siedzenia lub noszenia obcisłych ubrań.
Swędzenie często nasila się w nocy lub po wypróżnieniu. Jeśli dana osoba zacznie się drapać, może to uszkodzić skórę i spowodować wtórne infekcje lub stany zapalne.
3. Uczucie niepełnego opróżnienia jelit
Wiele osób cierpiących na hemoroidy wewnętrzne zgłasza, że odczuwają, jakby ich jelita nie zostały całkowicie opróżnione, nawet po wypróżnieniu.
To odczucie jest spowodowane fizyczną obecnością guzków hemoroidalnych w kanale odbytu, co może powodować „zwodnicze” uczucie zalegania treści.
Często powoduje to, że chorzy muszą wielokrotnie wracać do toalety bez wyraźnej potrzeby, co z kolei przyczynia się do jeszcze większego napięcia i pogorszenia stanu zdrowia.
4. Ciężkość lub ucisk w okolicy odbytu
Ludzie opisują to uczucie jako „guzek”, „ciśnienie” lub „obrzęk” w dolnej części odbytu.
Jest to szczególnie zauważalne po dłuższym siedzeniu, ćwiczeniach lub jedzeniu, co powoduje wybrzuszenie jelit.
Nacisk ten nie oznacza bólu, lecz dyskomfort, który z czasem może stać się uciążliwy i zaburzyć normalny rytm życia.
5. Okresowe wypadanie hemoroidów poza odbyt (prolapse)
W miarę postępu choroby, hemoroidy wewnętrzne mogą „wyskakiwać” z odbytu podczas wypróżnień. Na początku dzieje się tak tylko przy silnym parciu, a węzły same się cofają.
Z czasem jednak mogą one pozostać na zewnątrz dłużej, wymagać ręcznego odciągania, a w najcięższych przypadkach mogą w ogóle nie móc wrócić. Wypadnięcie jest poważnym objawem pogorszenia i często wymaga interwencji medycznej.
6. Wyciek śluzu
Śluz to lepki, bezbarwny lub lekko żółtawy płyn wydzielany przez wyściółkę wewnętrznych hemoroidów, który może wyciekać przez odbyt, zwłaszcza podczas chodzenia, parcia lub po wypróżnieniu.
Nieszczelność powoduje uczucie wilgoci, lepkości, a czasami nieprzyjemny zapach, co powoduje dyskomfort społeczny i utrudnia higienę osobistą.
7. Częsta potrzeba oddawania stolca (tenesmus)
Mimo że jelita są już puste, obecność powiększonych hemoroidów w odbycie może nas przekonać, że musimy udać się do toalety.
Stan ten nazywa się tenesmus. Prowadzi do powtarzających się, ale nieskutecznych prób oddawania stolca i dodatkowego wysiłku, który pogarsza stan i może powodować krwawienie lub wypadnięcie.
8. Łagodny ból lub dyskomfort (w późniejszych stadiach)

Wczesne stadia hemoroidów wewnętrznych nie powodują bólu, jednak powikłania mogą objawiać się pieczeniem, tępym, ostrym lub kłującym bólem.
Dzieje się tak zazwyczaj, gdy:
- Ucisk hemoroidów poza odbytem;
- Zapalenie;
- Powstanie skrzepu (zakrzepu krwi).
Następnie objawy stają się poważniejsze i często konieczne jest leczenie medyczne lub nawet zabieg chirurgiczny.
9. Zwiększona wrażliwość w okolicy odbytu
Niektórzy odczuwają nieprzyjemne „mrowienia”, napięcie, a nawet ból podczas siedzenia, zwłaszcza na twardych powierzchniach. Trudno jest siedzieć nieruchomo przez dłuższy czas.
W innych przypadkach nawet mycie się po skorzystaniu z toalety powoduje nieprzyjemne odczucia, a noszenie obcisłej bielizny lub ubrań jeszcze bardziej pogarsza stan.
Objawy te mogą występować pojedynczo lub w połączeniu. Czasami występują okresowo, a w innych przypadkach - stale.
Ważne jest, aby zwracać uwagę nawet na łagodne objawy, aby zapobiec przekształceniu się hemoroidów w poważniejszą postać.
4. Stopnie Hemoroidów Wewnętrznych
Hemoroidy wewnętrzne rozwijają się stopniowo i przechodzą przez cztery główne stopnie/stadia. Każdy stopień charakteryzuje się innymi objawami, stopniem dyskomfortu i potrzebą leczenia.
Etap I - Etap początkowy

Hemoroidy są nadal małe i ograniczone do kanału odbytu. Nie pojawiają się poza odbytem.
Objawy:
- Łagodne i epizodyczne krwawienie podczas wypróżnień;
- Uczucie łagodnego dyskomfortu lub ciężkości w odbycie;
- Swędzenie spowodowane wydzielaniem śluzu;
- Brak widocznych guzków hemoroidalnych;
- Bez żadnych objawów, stan ten zostaje przypadkowo wykryty podczas rutynowego badania.
Na tym etapie najłatwiej kontrolować chorobę poprzez zmianę stylu życia i diety.
Etap II - Etap średnio zaawansowany
Guzki hemoroidalne wystają na zewnątrz odbytu w trakcie defekacji, ale po jej zakończeniu samoistnie się cofają.
Objawy:
- Częstsze krwawienia, zwłaszcza przy twardych stolcach;
- Widoczne wypadanie węzłów chłonnych podczas parcia;
- Świąd i podrażnienie w okolicy odbytu;
- Lekkie wyciekanie śluzu i wilgoci na bieliznę;
- Uczucie ciała obcego podczas defekacji;
- Okresowy dyskomfort, nasilający się przy dłuższym siedzeniu lub wysiłku fizycznym.
Na tym etapie leczenie jest bardziej szczegółowe – może obejmować leki i zabiegi małoinwazyjne.
Etap III - Etap zaawansowany
Hemoroidy wystają z odbytu podczas wypróżnień lub parcia i nie cofają się same. Wymagane jest ręczne cofnięcie.
Objawy:
- Silniejsze krwawienie i uczucie „wybrzuszenia” wokół odbytu;
- Konieczność ręcznego cofania po każdym wypróżnieniu;
- Częste uczucie ucisku, napięcia i „pełności” w odbycie;
- Zwiększone wydzielanie śluzu;
- Ciągły świąd i podrażnienie;
- Zapalenie i obrzęk węzłów chłonnych;
- Bolesne siedzenie lub aktywność fizyczna.
Trudno polegać wyłącznie na domowych sposobach leczenia. Często wymagana jest specjalistyczna interwencja, taka jak podwiązanie lub skleroterapia.
Etap IV - Ciężki, przewlekły etap

Hemoroidy są na stałe poza odbytem (stają się zewnętrzne) i nie można ich cofnąć, nawet ręcznie. Mogą zostać uwięzione lub zapalone.
Objawy:
- Uporczywe wybrzuszenie na zewnątrz odbytu, czasami ciemnoniebieskie lub fioletowe;
- Ostry lub pulsujący ból, szczególnie przy uszczypnięciu;
- Obfite krwawienie przy każdym wypróżnieniu;
- Obfite wydzielanie śluzu, powodujące wilgoć i podrażnienie;
- Ryzyko wtórnych infekcji, wrzodów lub zakrzepicy;
- Upośledzona jakość życia - ból podczas chodzenia, siedzenia, noszenia bielizny;
- Dyskomfort społeczny i emocjonalny.
W większości przypadków osiągnięcie tego stopnia wymaga interwencji chirurgicznej – klasycznej chirurgii lub nowoczesnych technik, takich jak THD (transanalna dearteryzacja).
5. Jak długo utrzymują się Hemoroidy?
Czas trwania hemoroidów zależy od wielu czynników - ich rodzaju (wewnętrzne lub zewnętrzne), stadium, metody leczenia, a także indywidualnego stanu organizmu. Niektóre przypadki ustępują szybko, podczas gdy inne stają się problemem przewlekłym.
1. Ostre hemoroidy - od kilku dni do 2 tygodni
Łagodne przypadki hemoroidów wewnętrznych (stadium I) mogą ustąpić w ciągu 2–5 dni dzięki odpowiedniej diecie i odpoczynkowi.
Jeżeli od razu po zauważeniu pierwszych objawów podejmie się odpowiednie kroki – zwiększy spożycie błonnika, nawodnienie organizmu, będzie unikać stresu – objawy znacznie złagodnieją w ciągu tygodnia.
Bez leczenia nawet łagodne przypadki mogą utrzymywać się dłużej lub przejść do następnego stadium.
2. Umiarkowane hemoroidy - 1 do 4 tygodni
W przypadku hemoroidów wewnętrznych w stadium II lub III objawy zazwyczaj nie ustępują samoistnie.
Przy stosowaniu leków miejscowych (czopków, maści), ciepłych kąpieli i odpowiedniej diety, poprawa następuje w ciągu 2–3 tygodni.
W przypadku braku poprawy zaleca się zabiegi małoinwazyjne – skracają one okres rekonwalescencji do 5–10 dni po zabiegu.
3. Przewlekłe hemoroidy - miesiące lub lata
Etap III i IV Hemoroidy wewnętrzne, które nie są leczone, mogą utrzymywać się przez długi czas – nawet lata.
Objawy mogą pojawiać się okresowo - z zaostrzeniami podczas zaparć, ciężkich posiłków, stresu lub długotrwałego stania.
W przypadku postaci przewlekłej konieczne jest leczenie operacyjne, po którym okres rekonwalescencji wynosi od 2 do 6 tygodni.
4. Po leczeniu - rekonwalescencja i nawrót

Przy zastosowaniu odpowiedniego leczenia objawy mogą całkowicie ustąpić, istnieje jednak ryzyko nawrotu, jeśli nie zmieni się stylu życia.
Nawet po operacji konieczna jest długoterminowa profilaktyka: błonnik, ćwiczenia, woda, odpowiednia higiena.
Pierwsze 1–2 tygodnie po interwencji medycznej są zazwyczaj najtrudniejsze, ale pełny powrót do zdrowia następuje w ciągu miesiąca.
6. Leczenie Hemoroidów Wewnętrznych
Leczenie hemoroidów wewnętrznych zależy od stadium rozwoju, częstotliwości objawów i ogólnego stanu zdrowia pacjenta. W większości przypadków podejście jest stopniowe - zaczynając od łagodniejszych środków i przechodząc do procedur i operacji, jeśli to konieczne.
Leczenie konserwatywne (podejście początkowe)
Jest to pierwszy etap leczenia, stosowany głównie w przypadku hemoroidów wewnętrznych I i II stopnia.
Zmiany w stylu życia
- Zwiększone spożycie błonnika z owoców, warzyw, produktów pełnoziarnistych;
- Zwiększenie spożycia płynów - co najmniej 2 litry dziennie;
- Unikanie długotrwałego siedzenia i wysiłku fizycznego;
- Wprowadzenie umiarkowanej aktywności fizycznej (spacery, joga, pływanie).
Środki farmakologiczne
- Czopki (suppositions) - zawierają substancje zmniejszające stan zapalny i krwawienie;
- Kremy i maści - łagodzą świąd, chłodzą i zwężają naczynia krwionośne;
- Venotonics (tabletki) - wzmacniają ściany żylne i poprawiają przepływ krwi.
Ciepłe kąpiele nasiadowe
- Kilka razy dziennie po 10-15 minut w letniej wodzie – łagodzi podrażnienia błony śluzowej i zmniejsza napięcie.
Zabiegi małoinwazyjne (bez operacji)
Zabiegi te stosuje się w przypadku opornych hemoroidów II i III stopnia, gdy leczenie zachowawcze jest nieskuteczne.
Podwiązanie gumką
- Najczęściej stosowana metoda;
- U podstawy hemoroidu umieszcza się gumowy pierścień, który odcina dopływ krwi;
- Po kilku dniach węzeł wysycha i odpada;
- Zabieg jest szybki i prawie bezbolesny, z krótkim okresem rekonwalescencji.
Skleroterapia
- Wstrzyknięcie specjalnego roztworu, który powoduje, że ściany żył kurczą się i sklejają;
- Nadaje się do małych i średnich hemoroidów;
- Nie wymaga znieczulenia, wykonuje się go ambulatoryjnie.
Koagulacja w podczerwieni
- Strumień światła podczerwonego jest kierowany na podstawę hemoroidu;
- Ciepło „uszczelnia” naczynie krwionośne, a węzeł się kurczy;
- Metoda jest szybka, ale wymaga kilku sesji.
Leczenie chirurgiczne (w przypadkach ciężkich lub przewlekłych)
W przypadku stopnia III i IV lub w przypadku wystąpienia powikłań najskuteczniejsze jest leczenie operacyjne.
Hemoroidektomia (klasyczna operacja)
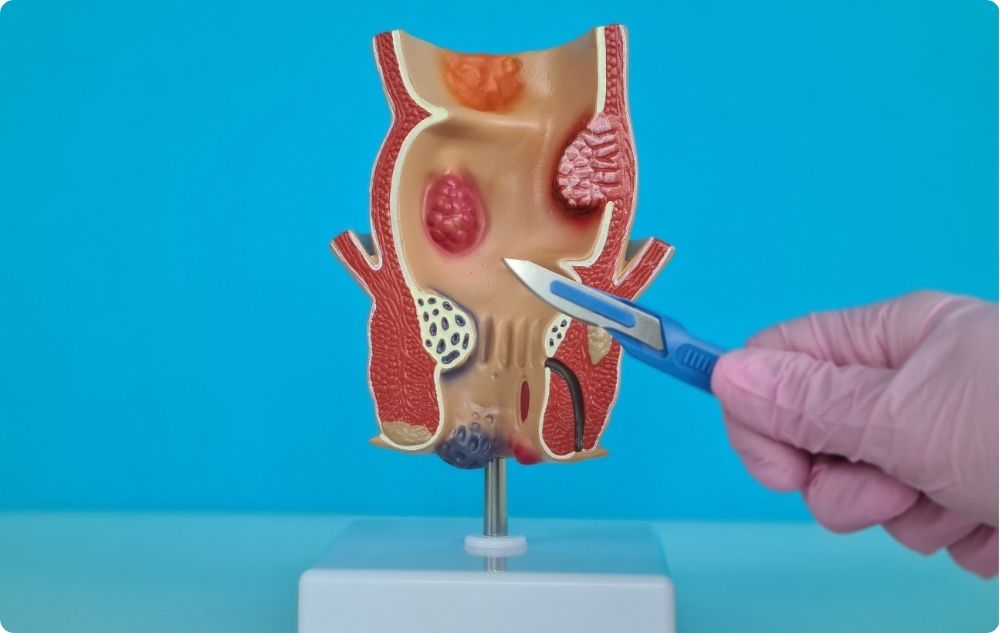
- Usuwanie hemoroidów przez wycięcie;
- Nadaje się do dużych lub nawracających węzłów;
- Najbardziej skuteczna metoda, ale z dłuższym okresem rekonwalescencji (2-4 tygodnie).
THD (transanalna hemoroidalna dearterializacja)
- Nowoczesna technika wykorzystująca Dopplera do lokalizacji i podwiązania tętnic doprowadzających krew do hemoroidów;
- Minimalnie inwazyjna, z szybkim powrotem do zdrowia i mniejszym bólem.
Terapie alternatywne i uzupełniające
- Fitoterapia - stosowanie ziół o działaniu wzmacniającym żyły i przeciwzapalnym (kasztanowiec, oczar wirginijski);
- Homeopatia i produkty naturalne - stosowane przez niektórych pacjentów, ale o różnej skuteczności.
7. Jak zapobiegać Hemoroidom Wewnętrznym
Najlepszym sposobem leczenia jest profilaktyka. Choć hemoroidy wewnętrzne często pojawiają się bez ostrzeżenia, wiele czynników ryzyka można kontrolować.
Oto, co możesz zrobić, aby temu zapobiec:
1. Stwórz zdrową rutynę wypróżnień
- Idź do toalety przy pierwszej potrzebie - nie zwlekaj. Wstrzymywanie stolca prowadzi do stwardnienia;
- Nie spędzaj w toalecie więcej niż 2-3 minuty - unikaj korzystania z telefonu lub czytania, co wydłuża pobyt;
- Nie napinaj się - jeśli musisz się naprężyć, lepiej zrób sobie przerwę i spróbuj ponownie później.
2. Dostosuj swoją dietę
- Wprowadź do swojej diety błonnik każdego dnia - owies, soczewica, jabłka, dynia, pieczywo pełnoziarniste;
- Ograniczaj produkty powodujące zaparcia: biały ryż, białą mąkę, smażone i tłuste potrawy;
- Unikaj ostrych przypraw - podrażniają błonę śluzową i nasilają objawy, jeśli masz predyspozycje;
- Utrzymuj regularną dietę - jedzenie w tym samym czasie pobudza naturalną perystaltykę.
3. Utrzymuj dobre nawodnienie

- Pij co najmniej 1,5 - 2 litry wody dziennie - odwodnienie jest głównym czynnikiem powodującym twarde stolce;
- Rozpocznij dzień od szklanki ciepłej wody - aktywuje to jelita i pobudza ich ruch;
- Unikaj nadmiernego spożycia kawy i alkoholu - mają one działanie moczopędne i prowadzą do utraty płynów.
4. Ćwicz regularnie
Siedzący tryb życia jest głównym czynnikiem ryzyka. Włącz co najmniej 30 minut ćwiczeń dziennie:
- Spacer;
- Joga;
- Lekka gimnastyka
Unikaj siedzenia przez dłuższy czas – wstawaj i poruszaj się co 45–60 minut, szczególnie jeśli pracujesz w biurze.
Jeśli pracujesz przed komputerem, używaj poduszki z otworem (przeciwhemoroidalnej), aby zmniejszyć nacisk na odbyt.
5. Utrzymuj zdrową wagę
- Nadmierna masa ciała zwiększa ciśnienie na żyły w jamie brzusznej i miednicy;
- Nawet umiarkowana utrata masy ciała może złagodzić obciążenie żył odbytu;
- Unikaj diet typu „jo-jo” – zaburzają one normalną pracę jelit.
6. Ogranicz podnoszenie ciężarów
- Podnoszenie ciężkich przedmiotów, zwłaszcza bez odpowiedniej techniki, prowadzi do gwałtownego wzrostu ciśnienia śródbrzusznego;
- Jeśli wymagany jest wysiłek fizyczny, wdychaj przed podnoszeniem i wydychaj w trakcie wysiłku - chroni to brzuch przed nadmiernym ciśnieniem;
- Przy częstym wysiłku lub pracy fizycznej noś pas stabilizacyjny.
7. Zadbaj o swój układ trawienny
- Stosuj probiotyki lub jogurty z aktywnymi kulturami bakterii – utrzymują one równowagę flory jelitowej;
- Unikaj częstego stosowania środków przeczyszczających – organizm może się do nich „przyzwyczaić” i przestać samodzielnie wypróżniać;
- Po chorobie, antybiotykach lub stresie – odnów błonnik i probiotyki, aby przywrócić prawidłową pracę jelit.
8. Dbaj o higienę intymną i odbytu

- Używaj miękkiego papieru toaletowego lub myj się wodą po wypróżnieniu;
- Unikaj zapachowych chusteczek nawilżanych – zawierają one substancje chemiczne, które mogą podrażniać dany obszar;
- Utrzymuj ten obszar suchym i czystym – nadmierna wilgoć sprzyja podrażnieniom i stanom zapalnym.
8. Wniosek
Hemoroidy wewnętrzne to powszechny problem, który może przebiegać bez wyraźnych objawów lub powodować znaczny dyskomfort.
Przechodzą przez różne etapy rozwoju i wymagają indywidualnego podejścia do leczenia. Opcje leczenia obejmują zarówno zmiany stylu życia, jak i specjalistyczne interwencje medyczne.
Jednak najlepszym lekarstwem na te problemy pozostaje profilaktyka – zrównoważona dieta, ćwiczenia, dobra higiena i regularne nawadnianie organizmu.
ŹRÓDŁA:
1. Webmd: Hemorrhoids: Symptoms, Causes, and Treatment (25.05.2024)
2. Healthline: Causes of Hemorrhoids and Tips for Prevention (25.05.2024)
3. Mayo Clinic: Hemorrhoids: Symptoms (25.05.2024)








